|
Содержание:
Предисловие
Вопросы
и ответы:
1.
Что такое «урология» ?
2. Что такое «андрология» ?
3. Что такое инфекции передаваемые половым путем
или заболевания передаваемые половым путем?
4. Как подготовиться к взятию мазка из уретры
?
5. Как и чем берут мазок из мужской уретры ?
6. Что такое ДНК-диагностика ?
7. Какую опасность для мужчины представляют инфекции
передаваемые половым путем?
8. Что такое предстательная железа ?
9. Что такое доброкачественная гиперплазия (аденома)
предстательной железы ?
10. Что такое рак предстательной железы ?
11. В чем заключается риск
внутривенного введения контрастного вещества ?
12. В каких случаях следует выполнять пальцевое
ректальное исследование у мужчин ?
13. Какую информацию дает анализ мочи ?
14.. Как правильно собрать порцию мочи для анализа
?
15. Что такое уретроскопия ?
16. Что такое цистоскопия ?
17. При каких состояниях в урологии показано
выполнение внутривенной урографии ?
18. Что такое простатит ?
19. Как подготовиться к УЗИ ?
20. С какой частотой работают диагностические
ультразвуковые аппараты ?
21. Что такое допплерография ?
22. Что такое парафимоз ?
23. Что такое импотенция ?
24. Какие существуют типы эректильной дисфункции
?
25. Каковы наиболее частые причины органической
эректильной дисфункции ?
26. Что такое «болезнь Пейрони» ?
27. Какие существуют способы лечения эректильной
дисфункции ?
28. Что такое интракавернозная инъекционная
терапия ?
29. Что такое приапизм ?
30. Что такое протез полового члена ?
31. Какой брак считается бесплодным ?
32. Какой из партнеров чаще является причиной
бесплодного брака ?
33. С чего должно начинаться обследование супружеской
пары в случае бесплодного брака ?
34. Как мужчина должен подготовиться к анализу
спермы ?
35. Каким должен быть результат анализа спермы
в норме ?
36. Каковы наиболее частые причины мужского
бесплодия ?
37. Что такое варикоцеле ?
38. Что такое гидроцеле ?
39. Что такое сперматоцеле ?
40. О мерах профилактики хронического простатита
Многоуважаемые
посетители нашего сайта !
Информация, с которой Мы хотели бы Вас познакомить, заинтересует
по-видимому тех, у кого есть проблемы со здоровьем.
Имеются в виду те категории людей, у которых имеются
сексуальные проблемы, проблемы бесплодия, которых интересуют
вопросы связанные с заболеваниями мужских половых органов,
мочевого пузыря,почек, половая потенция, а также ряд других
проблем. Мы понимаем, что Ваше здоровье и нездоровье вызывают
у вас много вопросов, и Вам сложно сориентироваться в лечении
и обследовании. Врач, зачастую в силу понятных и обьективных
причин, не может ответить на все Ваши вопросы. Для того чтобы
помочь Вам, мы решили обобщить Ваши вопросы и дать на них
ответы в понятной и популярной для Вас форме. Это наш первый
опыт работы с интернетом, и мы понимаем, что есть и какие-то
недостатки и недочеты. Мы очень надеемся, что Ваши замечания
и предложения, высказанные по телефону +7 (499) 254-84-91
помогут улучшить наш сайт и сделать его более информативным.
1. Что такое «урология»
?
Урология
(от греческих «uros»
- моча и «logos»
- наука) – это медико-хирургическая
дисциплина, изучающая этиологию,
патогенез, клинику, диагностику,
лечение и профилактику
заболеваний, повреждений и
функциональных расстройств
органов мочевыделительной и
мужской половой системы. Сфера ее
деятельности – большинство
болезней почек и мочеточников у
мужчин и женщин (аномалии развития,
травмы, нефроптоз, пиелонефрит,
туберкулез, мочекаменная болезнь,
гидронефроз, опухоли, хроническая
почечная недостаточность и др.),
все заболевания мочевого пузыря у
мужчин и женщин (аномалии
развития, травмы, цистит,
туберкулез, опухоли и др.) и все
заболевания половых органов у
мужчин, исключая лишь венерические
болезни, требующие специального
учета, являющиеся компетенцией
венерологии. В отношении болезней
почек урология граничит с
терапевтической дисциплиной – нефрологией,
предметом которой являются
заболевания, прямо или косвенно не
требующие хирургической коррекции
(гломерулонефрит, острая почечная
недостаточность, различные
нефропатии, нефротический синдром
при системных заболеваниях и др.) и
с хирургической дисциплиной – оперативной
нефрологией, занимающейся
вопросами гемодиализа (искусственной
почки) и пересадки почек.
2.
Что такое «андрология» ?
Андрология
(от греческих «andrion»
- мужчина и «logos»
- наука) – это новое направление
урологии, занимающееся проблемами заболеваний
мужских половых органов,
влияющих на них других органов и
систем, а также половая функция, ее
расстройства (в первую очередь –
соматогенные) и мужское бесплодие.
Образно выражаясь, андролог для
мужчины – это практически то же,
что и гинеколог – для женщины. Эта
специальность появилась,
благодаря междисциплинарному
подходу, с использованием
последних достижений в урологии,
пластической хирургии, сосудистой
хирургии, микрохирургии,
сексопатологии и эндокринологи. В
последние годы имеется тенденция к
отделению андрологии от урологии и
превращению ее в самостоятельную
медицинскую дисциплину. Весной 2000
года на симпозиуме, проходившем в
Москве, создана Профессиональная
Ассоциация Андрологов России (ПАА).
Андрология делится на
консервативную (терапевтическую) и
оперативную (мужскую генитальную
хирургию). В современной
андрологии выделяется 9 основных
научных направлений:
Сексуальная дисфункция.
Мужское бесплодие.
Проблемы пола, транссексуализм.
Эстетическая и реконструктивная генитальная хирургия.
Реконструктивная хирургия мужского мочеиспускательного канала.
Онкоандрология.
Андропауза (мужской климакс).
Детская андрология.
Андрологические инфекции и инфекции передаваемые половым путем.
3.
Что такое инфекции передаваемые половым путем или заболевания передаваемые половым путем ?
ЗППП
– это заболевания, передаваемые
половым путем. В последние годы
принят более правильный термин – ИППП,
то есть инфекции, передаваемые
половым путем, что подчеркивает их
контагиозность, то есть заразность.
В настоящее время насчитывается
более 20 таких инфекций. Принято
выделять традиционные «классические»
венерические болезни: сифилис,
гонорея, шанкроид (мягкий
шанкр), лимфогранулематоз
паховый (лимфогранулема
паховая, четвертая венерическая
болезнь), гранулема
венерическая (донованоз, пятая
венерическая болезнь).
Перечисленные инфекции являются
компетенцией науки – венерологии
и врачей – венерологов. По
классификации ВОЗ в другую группу
включены болезни, передающиеся
главным образом половым путем с
преимущественным поражением
половых органов: мочеполовой
хламидиоз, мочеполовой
трихомоноз, кандидозные
вульвовагиниты и баланопоститы, мочеполовой
микоплазмоз, генитальный
герпес, бактериальный вагиноз
(гарднереллез). Эти
инфекции лечат как венерологи, так
и врачи – андрологи и гинекологи..
Имеется также ряд заболеваний,
которые могут иметь как половой,
так и неполовой пути передачи (остроконечные
бородавки, генитальный
контагиозный моллюск, урогенитальный
шигеллез гомосексуалистов, лобковый
педикулез, чесотка, гепатит
В, лямблиоз, амебиаз, цитомегалия).
В последние десятилетия к
перечисленным болезням
присоединилось столь грозное
заболевание, как СПИД,
проблемой которого занимаются
инфекционисты и эпидемиологи.
4.
Как подготовиться к взятию мазка
из уретры ?
Чаще
всего для этого достаточно в
течение 2-3 часов воздержаться от
мочеиспускания. Иногда врач
рекомендует взять у себя мазок
утром на чистое, сухое предметное
стекло, до утреннего
мочеиспускания. В таком случае
накануне вечером желательно
выполнение так называемой
алиментарной, то есть пищевой
провокации, для чего используют
острые блюда, пряности, соления,
приправы, небольшие дозы алкоголя.
5.
Как и чем берут мазок из мужской
уретры ?
Для
бактериоскопического (микроскопии)
и бактериологического (посева)
исследования на
гонококки, трихомонады и дрожжи
забор патологического материала (выделений)
из уретры осуществляется ложкой
Фолькмана (при отсутствии
выделений выполняется
предварительный массаж уретры)
при введении ее на глубину 3-5 см.
Для ДНК-диагностики (урогенитальный
хламидиоз, уреаплазмоз,
микоплазмоз, гарднереллез,
трихомоноз, гонорея, генитальный
герпес, цитомегаловирусная
инфекция, туберкулез, генитальный
кандидоз, папилломавирусная и
стрептококковая инфекции)
материал для исследования –
соскоб слизистой оболочки
мочеиспускательного канала у
мужчин, который берется стерильным
одноразовым зондом и помещается в
пробирку с консервирующей
жидкостью. Для диагностики
хламидийной и микоплазменной
инфекции методом ПИФ (прямая
иммунофлуоресценция) соскоб
слизистой уретры берется
одноразовым зондом-щеткой, взятый
биоматериал помещается на
специальное предметное
лабораторное стекло.
6.
Что такое ДНК-диагностика ?
ДНК-диагностика
– это одна из наиболее современных
высокотехнологичных методик,
позволяющая обнаруживать даже
единичные микроорганизмы при
помощи полимеразной цепной
реакции (ПЦР), лигазной цепной
реакции (ЛЦР) или ДНК-зондов. ПЦР
обладает чрезвычайно высокой
чувствительностью и
специфичностью. Этот метод генной
диагностики создан американским
ученым Керри Муллисом, получившим
за это Нобелевскую премию, в 1985
году. Он основан на многократном
увеличении числа специфических
участков генов вируса или бактерии.
Изолированное умножение гена или
его фрагментов называют
амплификацией. ПЦР позволяет
осуществить такую амплификацию
при помощи фермента - ДНК-полимеразы
и коротких олигонуклеотидных 20-30-членных
затравок (праймеров),
комплементарных (то есть
подходящих как ключ к замку)
специфическим
последовательностям
антипараллельных цепей ДНК-генома
искомого вируса или бактерии.
Присутствие специфического ПЦР-продукта
– амплификона
детектируется путем
электрофореза в геле. При этом
происходит электрофоретическое
разделение ПЦР-амплифицированной
смеси на окрашенном бромистым
этидием агарозном или
полиакриламидном гелях. ЛЦР, в
отличие от ПЦР, использует вместо
полимеразы термостабильную лигазу.
Что же касается инфекций,
передаваемых половым путем, то
методом ДНК-диагностики в
настоящее время можно выявить у
пациента урогенитальный хламидиоз,
уреаплазмоз, микоплазмоз,
гарднереллез, трихомоноз, гонорею,
генитальный герпес,
цитомегаловирусную инфекцию,
туберкулез, генитальный кандидоз,
папилломавирусную и
стрептококковую инфекции.
Материал для исследования –
соскоб слизистой оболочки
мочеиспускательного канала у
мужчин, который берется стерильным
одноразовым зондом и помещается в
пробирку с консервирующей
жидкостью. Результат ДНК-диагностики
обычно можно получить через 1,5-2
суток после забора материала.
7.
Какую опасность для мужчины представляют инфекции передаваемые
половым путем ?
Здесь
мы будем говорить лишь о тех инфекциях передаваемых половым
путем, к которым имеет отношение андрология. Попадая в мочеиспускательный
канал, гонококки, трихомонады, хламидии, уреаплазмы
и микоплазмы,
размножаясь, вызывают его воспаление (уретрит), который может
протекать остро, с гнойными выделениями, болезненным мочеиспусканием,
либо стерто, торпидно, с скудными слизистыми или слизисто-гнойными
выделениями (обычно по утрам), легким ощущением дискомфорта
по ходу уретры, а иногда клиническая симптоматика может и
вообще отсутствовать, заболевание принимает затяжной характер,
но при этом во всех перечисленных ситуациях больной является
контагиозным (то есть заразным для половых партнеров). Яркость
проявления симптомов зависит от степени агрессивности возбудителя
и состояния иммунитета больного. При несвоевременно проведенной
диагностике, либо неправильном лечении (что нередко бывает
в случаях самолечения) возникает опасность различных осложнений.
К наиболее частым из них относятся: воспаление предстательной
железы (простатит), семенных пузырьков (везикулит), придатков
яичек (эпидидимит), яичек (орхит) и, как следствие, - мужское
бесплодие и нарушения половой потенции. Возможно распространение
микроорганизмов с током крови в другие органы, что приводит
к поражению суставов и глаз (так называемый синдром Рейтера)
и др. Что касается гарднереллеза, рассмотрение
этой инфекции в качестве возбудителя заболеваний половых органов
у мужчин в настоящее время является дискутабельным. Вирусные
инфекции (половой герпес, цитомегаловирус)
так же могут стать причиной уретритов, но основная их опасность
- несколько иная, так как, вирус простого герпеса, надолго
поселяясь в периферических ганглиях нервной системы человека,
в острый период вызывает поражение кожи полового члена, что
приносит не столько косметический дефект, сколько делает практически
невозможной половую жизнь из-за выраженных болевых ощущений.
Вирус папилломы человека (ВПЧ) в сочетании с
снижением местного иммунитета пациента способен вызывать появление
на коже полового члена и (или) на слизистой оболочке уретры
остроконечных кондилом, нередко требующих хирургического лечения.
8.
Что такое предстательная железа ?
Предстательная
железа состоит из фиброзной,
мышечной и железистой ткани и
расположена вокруг верхней части
мочеиспускательного канала
непосредственно под мочевым
пузырем. Она продуцирует особый
секрет, входящий в состав спермы и
способствующий движению
сперматозоидов в женских половых
путях. Простатическая часть
мочеиспускательного канала
окружена двумя семявыбрасывающими
протоками. Во время полового акта
предстательная железа выполняет
роль своеобразного клапана между
мочевым и половым трактами и
предотвращает попадание мочи в
эякулируемую сперму. Секрет
предстательной железы попадает в
сперму благодаря сокращению
специальных мышц, окружающих
железистую ткань. Секреторная и
сократительная функции
предстательной железы находятся
под контролем нервной и
эндокринной систем. Большую часть
предстательной железы составляет
железистая ткань, состоящая из
многочисленных железистых ходов с
гроздевидными мешочками или
ацинусами. Секреторные клетки,
выстилающие железистые ходы, под
влиянием гормонов вырабатывают
простатический секрет. Во время
полового акта происходит
сокращение гладких мышц
предстательной железы и выброс
простатического секрета.
Базальные клетки, также
выстилающие железистые ходы, могут
быть источником большинства форм
гиперплазии предстательной железы,
т.е. неконтролируемого роста ткани
этой железы.
9.
Что такое доброкачественная
гиперплазия (аденома)
предстательной железы ?
Доброкачественная
гиперплазия предстательной железы (ДГПЖ) – самая частая форма
опухолей у взрослых мужчин. Термин «доброкачественная» означает,
что опухоль способна разрастаться, но не метастазирует в другие
части организма. Эта опухоль затрудняет мочеиспускание, иногда
она увеличивается настолько, что полностью закрывает шейку
мочевого пузыря и делает мочеиспускание невозможным. Это происходит
потому, что опухоль обычно в той части предстательной железы,
которая окружает мочеиспускательный канал и находится в основании
железы, рядом с шейкой мочевого пузыря. Половая потенция может
от этого не зависеть.
10.
Что такое рак предстательной
железы ?
Рак
предстательной железы – самая
частая форма злокачественных
новообразований у мужчин. В
отличие от ДГПЖ рак предстательной
железы не только разрастается в
месте своего возникновения, но и
метастазирует в другие участки
организма. Метастазирование может
происходить в результате простого
переноса раковых клеток в другие
участки тела через кровь,
оттекающую от железы в окружающее
ее венозное сплетение. Возможность
диагностики рака простаты на
ранних стадиях – шанс увеличения
продолжительности жизни больного.
Одним из простых тестов является
анализ крови на
простатоспецифический антиген (ПСА).
11.
Что такое простатит ?
Простатит
– это вызванное инфекцией воспаление предстательной железы,
сопровождающееся ее отеком. Одним из проявлений простатита
может быть боль при мочеиспускании. Нередко проявления простатита
настолько разнообразны, что правильно поставить диагноз может
только опытный врач-уролог-андролог. Довольно часто бывает
так, что заболевание протекает субклинически, то есть практически
без симптомов, и выявить его бывает возможно только в кабинете
врача. Для этого выполняется пальцевое ректальное исследование,
анализ полученного при этом секрета предстательной железы,
УЗИ. Диагностировать болезнь на ранней, иногда субклинической
стадии – очень важно, поскольку чем раньше начато лечение,
тем благоприятнее его прогноз. При этом уменьшается половая
потенция.
12.
В каких случаях следует выполнять
пальцевое ректальное исследование
у мужчин ?
Пальцевое
ректальное исследование (ПРИ) у
мужчин следует выполнять ежегодно,
начиная с 40-летнего возраста, а
также во всех случаях обращения
пациентов мужчин к урологу или к
проктологу. При помощи ПРИ
возможно определить тонус
анального сфинктера, оценить
состояние предстательной железы (это
очень важно в диагностике
простатита, доброкачественной
гиперплазии (аденомы), рака),
слизистой прямой кишки (полипы,
опухоли, геморрой, анальные
трещины), а также исследовать стул
на наличие скрытой крови.
13.
Какую информацию дает анализ мочи ?
Анализ
мочи является одним из наиболее
часто применяемых лабораторных
тестов в медицинской практике. При
этом устанавливается значение pH (кислотности) мочи, ее
удельный вес, наличие или
отсутствие примеси крови, белка и
лейкоцитов, бактерий, солей.
Возможно также выполнение
большого количества других
исследований, включая определение
содержания глюкозы, кетоновых тел,
билирубина и уробилиногена.
14..
Как правильно собрать порцию мочи
для анализа ?
Для
исследования важно получить
чистую порцию мочи. Женщинам
следует произвести туалет
наружных половых органов с помощью
гигиенической салфетки и развести
половые губы так, чтобы струя мочи
для анализа попадала
непосредственно в лабораторный
сосуд. В «критические дни»
выполнение анализа мочи не
целесообразно. Мужчинам с
необрезанной крайней плотью перед
началом мочеиспускания нужно
сместить ее за головку полового
члена. Если врач специально не
указал, какую именно порцию мочи
необходимо доставить в
лабораторию, лучше получить для
исследования утреннюю среднюю ее
порцию, для чего начать
мочеиспускание необходимо мимо
сосуда, а затем, не прерывая струи,
наполнить лабораторный сосуд на
100-150 мл, после чего струю мочи
направить снова мимо сосуда.
15.
Что такое уретроскопия ?
Уретроскопия
– это осмотр слизистой оболочки
мужского мочеиспускательного
канала при помощи специального
оптического инструмента –
уретроскопа, который осторожно
проводится по уретре. Это
эндоскопическое исследование
позволяет врачу выявить наличие у
пациента воспаления слизистой
оболочки или придаточных желез
уретры, полипов, кондилом,
дивертикулов
мочеиспускательного канала,
оценить состояние семенного
бугорка, который находится на
задней стенке простатического
отдела уретры и играет важную роль
в механизме семяизвержения. Во
время уретроскопии выполняется
ряд лечебных манипуляций.
Исследование выполняется в
стерильных условиях в положении
пациента в гинекологическом
кресле.
16.
Что такое цистоскопия ?
Цистоскопия
– это осмотр слизистой оболочки
мочевого пузыря при помощи
специального оптического
инструмента – цистоскопа, который
вводится в мочевой пузырь через
мочеиспускательный канал. Это
эндоскопическое исследование
позволяет врачу выявить наличие у
пациента воспаления, опухоли,
камня, дивертикула, язвы мочевого
пузыря, визуально оценить устья
мочеточников и проверить их
проходимость. Предварительно
введя внутривенно синьку (раствор
индигокармина), во время
хромоцистоскопии врач может
оценить функцию почек. Данное
исследование выполняется
преимущественно женщинам.
Показания для цистоскопии у мужчин
– намного уже вследствие сложного
строения мужского
мочеиспускательного канала и
травматичности процедуры, всегда
требующей обезболивания.
Исследование выполняется в
стерильных условиях в положении
пациента в гинекологическом
кресле.
17.
При каких состояниях в урологии
показано выполнение внутривенной
урографии ?
Экскреторная
(внутривенная) урография – это
рентген-контрастное исследование
почек, мочеточников и мочевого
пузыря. При этом в вену вводится
раствор рентген-контрастного
вещества, а затем выполняется
серия рентген-снимков, позволяющих
выявить ряд морфологических и
функциональных нарушений органов
мочевыделительной системы.
Показаниями для внутривенной
урографии являются:
- гематурия (примесь
крови в моче);
-
боль, источник которой
находится в мочевыводящих путях;
-
рецидивирующие инфекции
мочевых путей;
-
подозрение на наличие
мочекаменной болезни;
-
подозрение на обструкцию
мочеточника;
-
выявление осложнений после
хирургических вмешательств;
-
выявление врожденных аномалий;
-
травма.
18.
В чем заключается риск
внутривенного введения
контрастного вещества ?
Аллергические
реакции и нефротоксическое
воздействие. Учитывая, что
большинство современных рентген-контрастных
веществ в составе своей молекулы
содержат атомы йода, внутривенная
урография противопоказана людям,
склонным к аллергии на йод. Если
когда-то ранее после использования
йод-содержащих препаратов в быту у
Вас отмечалась аллергическая
реакция, обязательно предупредите
об этом врача-уролога, поскольку
выполнение внутривенной урографии
может быть чревато повторением
этой аллергической реакции в более
тяжелой форме, вплоть до
анафилактического шока. Группу
риска составляют больные с ранее
отмеченными аллергическими
реакциями на введение
контрастного препарата или
другими тяжелыми аллергическими
реакциями, а также пациенты с
бронхиальной астмой.
19.
Как подготовиться к УЗИ ?
Специальной
подготовки для ультразвукового
исследования почек и органов
мошонки не требуется. Для УЗИ
мочевого пузыря и предстательной
железы мочевой пузырь должен быть
полным, для чего за 2-3 часа до
исследования рекомендуется пить
больше жидкости и не мочиться.
20.
С какой частотой работают
диагностические ультразвуковые
аппараты ?
3-15
МГц. Чем выше частота
ультразвуковой волны, тем меньше
глубина проникновения в ткань и
лучше разрешение близко
расположенных объектов. Обычно
трансабдоминальное
ультразвуковое сканирование почек
проводят при частоте 3,5 МГц, тогда
как для трансректальных методик
при исследовании предстательной
железы применяют частоту 7,5 МГц.
21.
Что такое допплерография ?
Допплеровские исследования при помощи
ультразвука позволяют определить
состояние кровотока. В урологии
это бывает необходимо для
исключения сосудистых нарушений
при снижении мужской половой
потенции, диагностики варикоцеле,
оценки кровообращения в яичках и
их придатках.
22.
Что такое парафимоз ?
Парафимоз
возникает после того, как крайняя
плоть была смещена за венец
головки полового члена
и впоследствии не возвращена в
первоначальное положение. Это
может привести к защемлению
головки полового члена, что
сопровождается появлением болей,
развитием отека и недостаточности
кровоснабжение. Парафимоз –
экстренное состояние в урологии,
что требует немедленного
вправления головки полового члена,
а в случае неудачи – операции. В
случае несвоевременного оказания
медицинской помощи возможен
некроз головки полового члена.
23.
Что такое импотенция ?
Импотенция
(лучше использовать термин «эректильная дисфункция») – это
постоянная неспособность добиться эрекции полового члена или
поддерживать ее для адекватного выполнения полового акта,
т.е. отсутствует половая потенция.
24.
Какие существуют типы эректильной
дисфункции ?
Психогенная
эректильная дисфункция
происходит преимущественно по
психологическим причинам и
является компетенцией врачей-сексопатологов.
Органическая эректильная
дисфункция развивается в
результате органической патологии,
когда причина ее – заболевания
половых органов, их кровеносных
сосудов, нарушения выработки
мужских половых гормонов и т.д.
Такими проблемами занимаются
врачи-андрологи. Это деление на
типы является весьма условным,
поскольку в случае органической
эректильной дисфункции у пациента
очень быстро возникают и
психологические проблемы.
25.
Каковы наиболее частые причины
органической эректильной
дисфункции ?
1.
Сосудистые (например,
недостаточный артериальный приток
вследствие атеросклероза сосудов
таза и полового члена, либо
ускоренный венозный отток крови).
2.
Гормональные (недостаточная
выработка яичками мужского
полового гормона – тестостерона,
снижение в крови уровня ЛГ -
гормона гипофиза, повышение уровня
пролактина, либо женского полового
гормона – эстрадиола).
3.
Воспалительные (простатит).
4.
Механические (например,
болезнь Пейрони).
5.
Эндокринные (например,
сахарный диабет).
6.
Нейрогенные (болезни нервной
системы, например рассеянный
склероз).
7.
Травматические (перелом костей
таза).
8.
Общее состояние (например,
хроническая почечная
недостаточность).
9.
Прием некоторых лекарственных
препаратов (например,
антигипертензивных средств).
10.
Постхирургические (после
операций на промежности,
радикальной простатэктомии и др.).
26.
Что такое «болезнь Пейрони» ?
Болезнь
Пейрони – это состояние, при
котором в пределах белочной
оболочки кавернозного тела
полового члена развивается
фиброзный рубец, что может
привести к искривлению
эрегированного полового члена
вплоть до невозможности его
введения во влагалище. Заболевание
развивается постепенно. Множество
известных способов консервативной
терапии чаще не дают эффекта.
Методом выбора является операция.
27.
Какие существуют способы лечения
эректильной дисфункции ?
1.
Медикаментозная терапия (назначается
врачом после тщательного
обследования пациента и выявления
основных причин сексуальных
расстройств).
2.
Интракавернозная инъекционная
терапия (введение перед половым
сношением в
кавернозные тела полового члена
вазоактивных препаратов,
вызывающих эрекцию, дозу которых
подбирает врач).
3.
Вакуум-эректоры.
4.
Сексотерапия (используется
сексопатологами для лечения
психогенной эректильной
дисфункции в виде образовательных
курсов для половых партнеров и
поведенческой терапии).
5.
Имплантация протезов полового
члена.
6.
Артериальная реваскуляризация
(операция для улучшения
артериального притока к
кавернозным телам полового члена).
7.
Лигирование вен полового члена
(операция, выполняемая при
ускоренной венозной утечке).
8.
Комбинированная терапия.
28.
Что такое интракавернозная
инъекционная терапия ?
Инъекции
вазоактивных препаратов (папаверина,
фентоламина, простагландина E1)
в кавернозные тела полового члена
перед половым сношением, что
вызывает наступление эрекции.
Мужчин, получающих такое лечение,
обучают самостоятельному
выполнению инъекции этих
препаратов после подбора лечащим
врачом индивидуальной дозы.
Самолечение в данном случае опасно
развитием ряда осложнений, одним
из которых является приапизм.
29.
Что такое приапизм ?
Приапизм
– это продолжительная, болезненная эрекция полового члена,
длящаяся несколько часов. Головка полового члена при этом
обычно вялая, отсутствует половая потенция. Это состояние
встречается часто у пациентов с болезнями крови (например,
при серповидно-клеточной анемии), однако может быть и идеопатическим,
то есть развивается без видимой причины. Приапизм может развиться
у пациентов с фармакологически индуцированной эрекцией, а
именно после введения в ткань полового члена специальных препаратов,
вызывающих его возбуждение. Обычно лекарственный препарат
и его дозу для лечения импотенции подбирает врач-андролог,
однако попытки самолечения, либо превышение указанной врачом
дозы препарата могут вызвать такое серьезное осложнение, как
приапизм. Приапизм – экстренное состояние в андрологии, требующее
срочной медицинской помощи.
30.
Что такое протез полового члена ?
Протезы
полового члена – это устройства,
которые хирургическим путем
вводят в кавернозные тела для того,
чтобы добиться состояния, похожего
на эрекцию. Существуют два типа
протезов полового члена:
1.
Негидравлические протезы
полового члена – это парные
стержневидные устройства, которые
имплантируют в кавернозные тела
для обеспечения постоянной
плотности полового члена,
позволяющей больному совершит
половой акт.
2.
Гидравлические (надуваемые)
протезы полового члена состоят из
парных пенальных цилиндров, насоса
и резервуара с жидкостью. Эрекция
вызывается при накачивании
жидкости из резервуара в цилиндры.
Расслабление полового члена
достигается путем активизации
устройства, возвращающего
жидкость из цилиндра в резервуар.
31.
Какой брак считается бесплодным ?
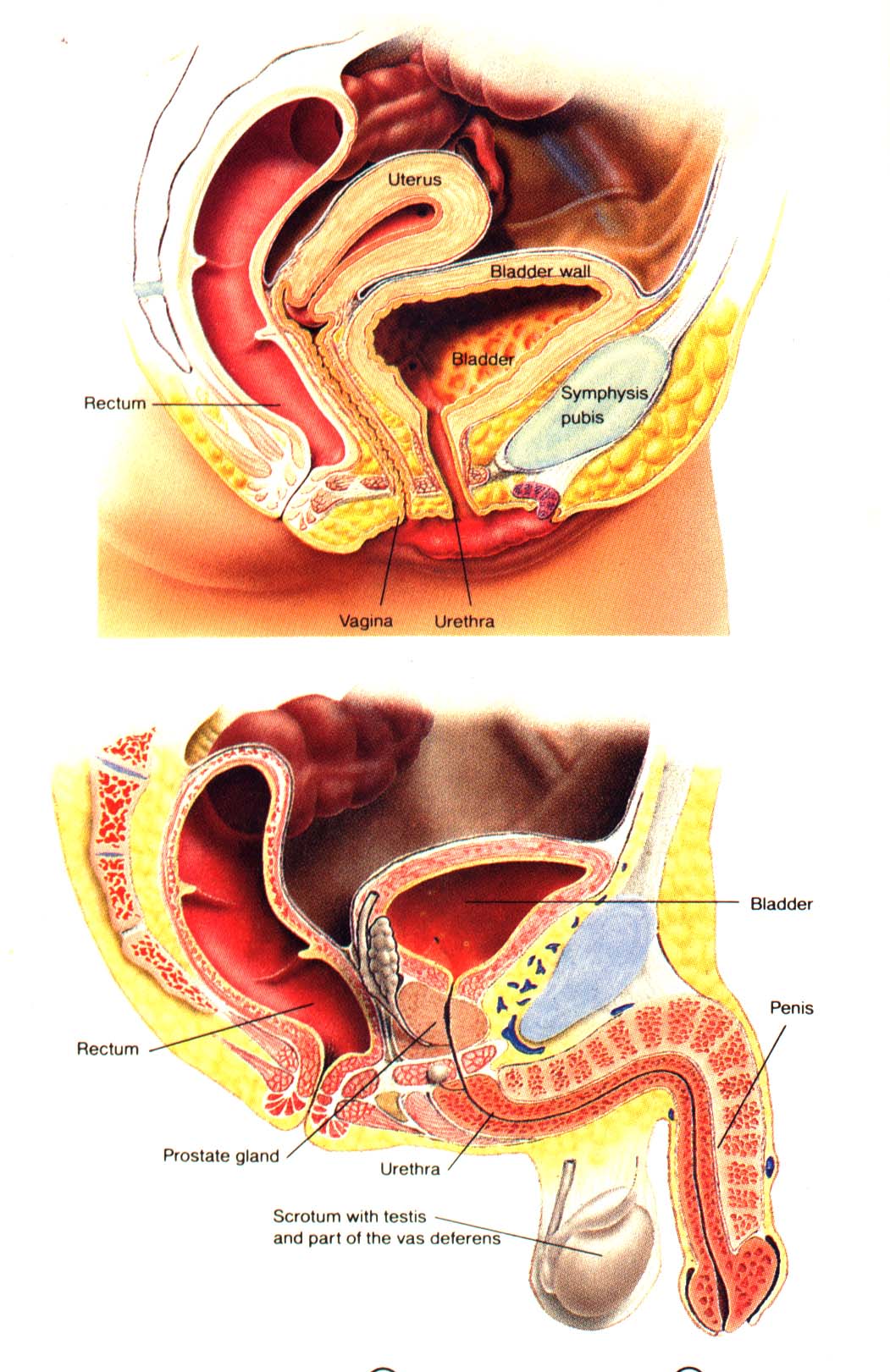
Бесплодие
(по определению ВОЗ) – это
неспособность супружеской пары к
зачатию в результате половых
сношений без предохранения,
продолжавшихся в течение 1 года. В
75-80% случаев беременность
наступает в течение первых 3
месяцев регулярной половой жизни
молодых, здоровых супругов, то есть
когда возраст мужа – до 30, а жены –
до 20 лет. В более старшей
возрастной группе (30-35 лет) этот
срок увеличивается до 1 года, а
после 35 лет – более 1 года.
32.
Какой из партнеров чаще является
причиной бесплодного брака ?
По
последним данным, примерно у 35-40%
бесплодных пар причиной является
мужчина, примерно в 50% - женщина и в
15-20% имеет место смешанный фактор
инфертильности, то есть «виноваты»
и мужчина, и женщина.
33.
С чего должно начинаться
обследование супружеской пары в
случае бесплодного брака ?
Наиболее
целесообразно начать с анализа
спермы мужа, так как этот простой и
неинвазивный тест нередко сразу
дает большой объем информации,
необходимой врачу для выработки
дальнейшего плана обследования.
34.
Как мужчина должен подготовиться к
анализу спермы ?
Это
очень важно, поскольку от
правильной подготовки зависит
правильность интерпретации
результата анализа эякулята. До
исследования в течение 48-72 часов
рекомендуется полный половой
покой и воздержание от
употребления спиртных напитков и
сильнодействующих лекарственных
препаратов. Это – стандарт
исследования, так как до 2-х суток
качество спермы ещё недостаточно
вследствие незрелости
сперматозоидов, а после 3-х суток
сперматозоиды «стареют» и
полученные при анализе показатели
нельзя будет достоверно сравнить с
имеющимися нормативами. Сперму для
анализа пациент получает путем
мастурбации. Возможно также
использование для этого
прерванного полового сношения.
Учитывая, что эякулят в начале
исследования должен иметь
температуру тела, получать его в
домашних условиях, а затем
доставлять в лабораторию не
целесообразно, хотя иногда
возможно, если с момента его
получения до начала анализа прошло
не более 1 часа и строго был
соблюден температурный режим при
его доставке.
35.
Каким должен быть результат
анализа спермы в норме ?
Согласно
критериям ВОЗ, нормоспермия – это
объем эякулята – более 2 мл при
концентрации сперматозоидов более
20 млн. в 1 мл, их подвижность
категории А – более 25% (или А+В –
более 50%), процент патологических
форм сперматозоидов – не более 50% и
рН=7,2-7,8.
36.
Каковы наиболее частые причины
мужского бесплодия ?
1.
Варикоцеле.
2.
Гипогонадотропный
гипогонадизм – дефицит
лютеинизирующего (ЛГ) и
фолликулостимулирующего (ФСГ)
гормонов гипофиза, которые играют
важную роль в образовании
тестостерона и сперматозоидов.
3.
Нарушение выхода
сперматозоидов через половые пути
(врожденное отсутствие
семявыносящего протока, нарушение
его проходимости, хроническое
воспаление придатков яичек (эпидидимит).
4.
Воспалительные заболевания
мужской половой системы и
хронические инфекции.
5.
Сахарный диабет, приводящий к
ретроградной эякуляции, то есть
забросу сперматозоидов во время
семяизвержения в мочевой пузырь.
6.
Повреждения спинного мозга,
при которых возможно полное
отсутствие семяизвержения (анэякуляция).
7.
Недостаточная функция яичек (синдром
«только-клетки-Сертоли»).
8.
Профессиональные вредности.
9.
Некоторые генные болезни и
медицинские синдромы (например,
синдром Клайнфельтара, синдром
Нунана).
10.
Аутоиммунные механизмы,
приводящие к уничтожению
сперматозоидов собственными
иммунными клетками внутри
мужского организма (например,
после перенесенного
эпидемического паротита («свинки»),
травм яичек, операций на органах
мошонки, у пассивных
гомосексуалистов и т.д.).
11.
Лекарственная химиотерапия.
37.
Что такое варикоцеле ?
Варикоцеле
развивается вследствие расширения
яичковой вены (гроздьевидного
сплетения, расположенного над
яичком), чаще с левой стороны.
Увеличенные, варикозно
расширенные вены при пальпации
определяются в виде «пучка червей»
в верхней половине мошонки. Обычно
вены увеличиваются в размерах при
наполнении кровью в вертикальном
положении тела, а в горизонтальном
положении спадаются. Яичко на
пораженной стороне может иметь
меньшие размеры по сравнению с
другим яичком вследствие его
гипотрофии. Варикоцеле
встречается примерно у 15% всех
мужчин и обычно диагностируется в
юношеском возрасте. Около 40%
бесплодных мужчин имеют
варикоцеле. Метод лечения – только
операция. Кроме обычных,
классических операций с небольшим
разрезом кожи живота, в последние
годы разработаны несколько
способов эндоскопических операций,
суть которых сводится к перевязке
варикозно расширенных вен из
нескольких проколов в подвздошной
и паховой области при помощи
специальных оптических
манипуляторов.
38.
Что такое гидроцеле ?
Гидроцеле
– это водянка оболочек яичка. При
этом между листками влагалищной
оболочки яичка скапливается
жидкость. Соответствующая
половина мошонки постепенно
значительно увеличивается в
размерах. Пальпация самого яичка в
таких случаях бывает затруднена.
Поверхность водяночного мешка
обычно гладкая, упругая, болевых
ощущений почти никогда не бывает.
Заболевание требует оперативного
лечения, поскольку кроме
эстетического дефекта, гидроцеле
чревато развитием нарушений
кровообращения в яичке и мужского
бесплодия.
39.
Что такое сперматоцеле ?
Сперматоцеле – это кистозное
образование в области придатка
яичка, которое пациент обычно
может прощупать у себя, как «дополнительное
третье яичко». Пальпация его
обычно безболезненна, поверхность
гладкая. Заболевание требует
оперативного лечения, так как
может быть причиной мужского
бесплодия.
40. О
мерах профилактики
хронического простатита
Мужчины должны помнить, что хронический простатит - это заболевание, склонное к рецидивирующему (волнообразному) течению. Каждое обострение неблагоприятным образом сказывается на состоянии предстательной железы и сексуальном здоровье в целом. Для того. чтобы максимально уберечь себя от неприятных последствий этого весьма распространенного недуга, не забывайте советов врача:
1. Избегайте переохлаждений. Наиболее опасным для простаты является воздействие холода на область ягодиц, промежности и стоп. В холодное время года одевайте теплое нижнее белье и сухую, утепленную обувь.
2. Излишне не переполняйте мочевой пузырь, особенно осенью и зимой. Старайтесь мочиться чаще и только в теплом помещении.
3. Постарайтесь максимально упорядочить половую жизнь. Для предстательной железы крайне неблагоприятны как длительные периоды полового воздержания, так и чрезмерно бурная сексуальная активность. Ритм половой жизни мужчины должен соответствовать его половой конституции. Излишне искусственно не затягивайте половое сношение и помните, что оно обязательно должно закончиться семяизвержением.
4. Будьте крайне осмотрительны в случаях внебрачных половых контактов. Любая инфекция, передаваемая половым путем - это "удар" по предстательной железе. В подобных ситуациях всегда пользуйтесь презервативом, в том числе при оральных и анальных контактах. Это предохранит Вас не только от микробов - возбудителей уретрита и простатита, но и от более опасных заболеваний.
5. Постарайтесь не злоупотреблять алкоголем (в том числе пивом) и слишком острой пищей. Очень полезными из продуктов питания в данной ситуации являются: натуральный ананасовый сок, тыквенное семя, виноград (изюм), курага, печень трески, витамины группы Е, А, В и С. Употребляйте пищу, богатую клетчаткой для лучшего опорожнения кишечника и профилактики запоров.
6. Боритесь с гиподинамией! Сидячий, малоподвижный образ жизни способствует венозному застою в органах малого таза, что приводит к заболеваниям прямой кишки и предстательной железы. Подвижные виды спорта, бег, спортивная ходьба, приседания - испытанные средства профилактики. Больше ходите пешком. Много сидеть за рулём и компьютером вредно для простаты!
7. Хотя бы 2 раза в год (особенно весной и осенью), даже при хорошем самочувствии загляните к врачу-урологу, сделайте анализ секрета предстательной железы, УЗИ, а мужчинам старше 50 лет - анализ крови на ПСА (простато-специфический антиген), являющийся онкомаркером. Помните, что состояние Вашего полового здоровья - в Ваших руках.
8. Отдельно стоит отметить, что в соответствии с современными научными представлениями взаимосвязь нарушений мужской половой потенции с хроническим простатитом весьма и весьма сомнительна и является скорее психологически обусловленной у пациентов с тревожно-мнительным складом личности. Не поддавайтесь влиянию недобросовестной рекламы в средствах массовой информации, где зачастую в один причинно-следственный ряд ставятся такие различные по патогенезу заболевания, как "простатит", "аденома" и "импотенция", а навязчиво рекомендуемые "чудо-снадобья" в лучшем случае бесполезны.
9. Никогда не занимайтесь самолечением. При ухудшении самочувствия обратитесь незамедлительно к лечащему врачу - урологу.
Не забывайте, что
здоровье нации - это здоровье
каждого ее члена.
|